Grauzonen-Lymphom (GZL) – manchmal auch mediastinales Grauzonen-Lymphom genannt – ist ein sehr seltener und aggressiver Subtyp des B-Zell-Non-Hodgkin-Lymphoms. Aggressiv bedeutet, dass es sehr schnell wächst und das Potenzial hat, sich im ganzen Körper auszubreiten. Es passiert, wenn eine spezielle Art von weißen Blutkörperchen namens B-Zell-Lymphozyten mutiert und krebsartig wird.
B-Zell-Lymphozyten (B-Zellen) sind ein wichtiger Bestandteil unseres Immunsystems. Sie unterstützen andere Immunzellen dabei, effektiv zu arbeiten, und bilden Antikörper zur Bekämpfung von Infektionen und Krankheiten.
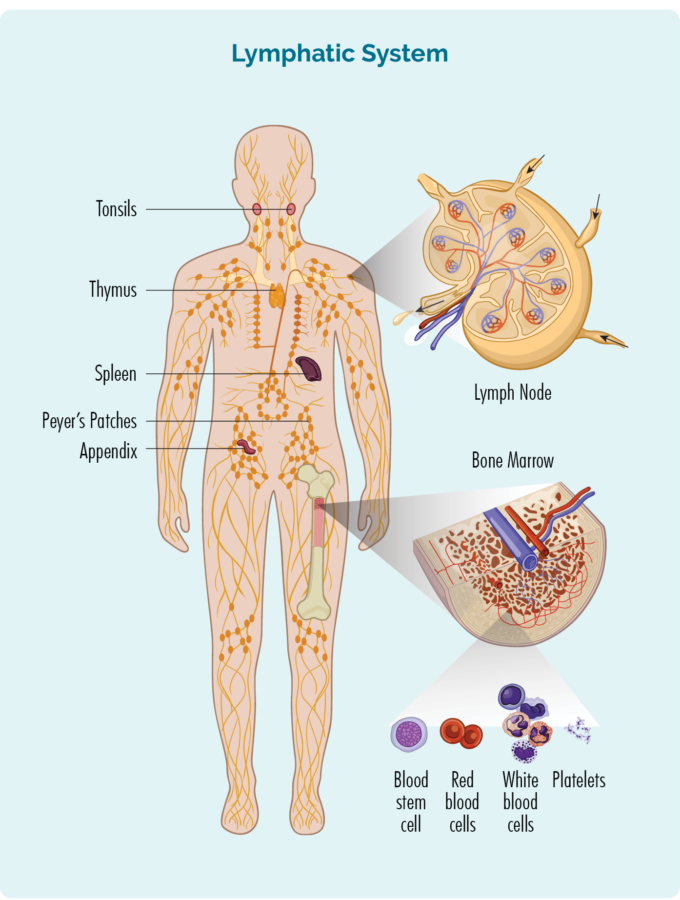
Lymphsystem
Im Gegensatz zu anderen Blutzellen leben sie jedoch normalerweise nicht in unserem Blut, sondern in unserem Lymphsystem, das Folgendes umfasst:
- Lymphknoten
- Lymphgefäße und Lymphflüssigkeit
- Thymusdrüse
- Milz
- Lymphgewebe (wie Peyer-Plaques, das sind Gruppen von Lymphozyten in unserem Darm und anderen Bereichen unseres Körpers)
- Anhang
- Mandeln
Überblick über das Grauzonen-Lymphom
Grauzonen-Lymphom (GZL) ist eine aggressive Krankheit, die schwierig zu behandeln sein kann. Es kann jedoch mit einer Standardbehandlung heilbar sein.
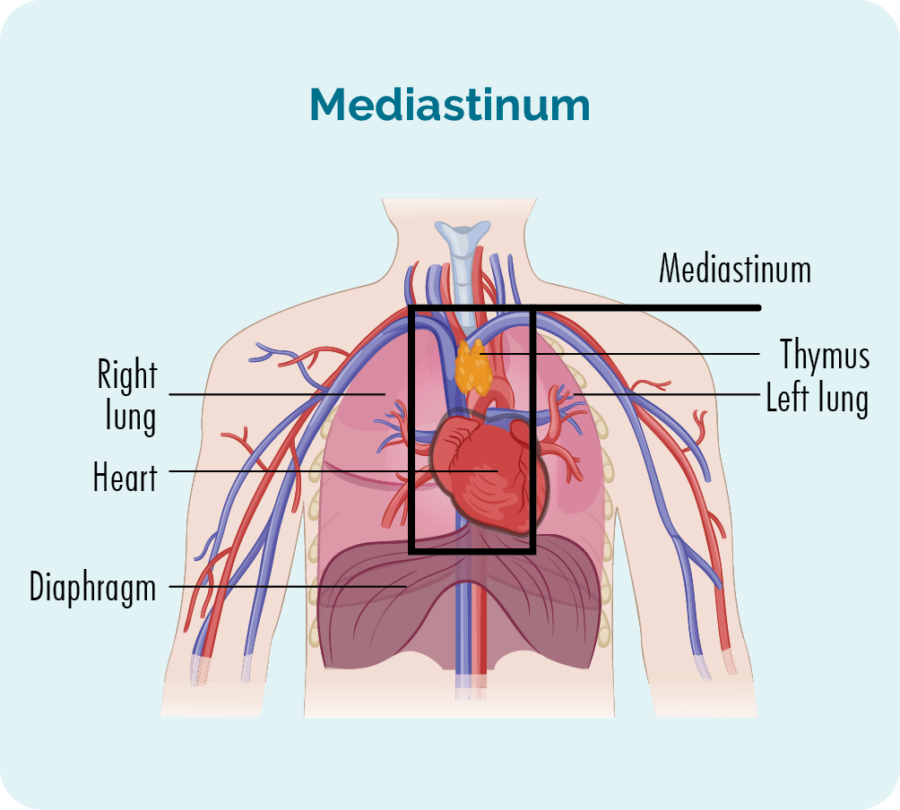
GZL beginnt in der Mitte Ihrer Brust in einem Bereich, der als Mediastinum bezeichnet wird. Es wird angenommen, dass die in Ihrer Thymusdrüse lebenden B-Zellen (Thymus-B-Zellen) Veränderungen unterliegen, die sie krebsartig machen. Da B-Zellen jedoch in jeden Teil unseres Körpers gelangen können, kann sich GZL auch auf andere Teile Ihres Körpers ausbreiten.
Der Grund, warum es als Grauzone bezeichnet wird, liegt darin, dass es Merkmale sowohl des Hodgkin- als auch des Non-Hodgkin-Lymphoms aufweist, wodurch es etwas in der Mitte dieser beiden Hauptklassen von Lymphomen liegt und eine genaue Diagnose schwieriger ist.
Wer bekommt ein Grauzonen-Lymphom?
Grauzonen-Lymphom kann jeden jeden Alters und jeder Rasse betreffen. Aber es ist häufiger bei Menschen im Alter zwischen 20 und 40 Jahren und bei Männern etwas häufiger als bei Frauen.
Wir wissen immer noch nicht, was die meisten Subtypen von Lymphomen verursacht, und das gilt auch für GZL. Es wird angenommen, dass Menschen, die eine Infektion mit dem Epstein-Barr-Virus hatten – dem Virus, das Drüsenfieber verursacht – möglicherweise ein erhöhtes Risiko haben, GZL zu entwickeln, aber auch Menschen, die die Infektion nicht hatten, können GZL bekommen. Obwohl das Virus Ihr Risiko erhöhen kann, ist es nicht die Ursache für GZL. Weitere Informationen zu Risikofaktoren und Ursachen finden Sie unter dem folgenden Link.
Symptome eines Grauzonen-Lymphoms
Die erste Nebenwirkung, die Sie möglicherweise bemerken, ist oft ein Knoten, der sich in Ihrer Brust bildet (ein Tumor, der durch eine geschwollene Thymusdrüse oder Lymphknoten verursacht wird, die sich mit krebsartigen Lymphomzellen füllen). Du könntest auch:
- Schwierigkeiten beim Atmen haben
- leicht kurzatmig werden
- nehmen Veränderungen Ihrer Stimme wahr und klingen heiser
- Schmerzen oder Druck in der Brust verspüren.
Dies geschieht, wenn der Tumor größer wird und beginnt, Druck auf Ihre Lungen oder Atemwege auszuüben.
Allgemeine Symptome eines Lymphoms
Einige Symptome treten bei allen Arten von Lymphomen auf, sodass Sie auch eines der folgenden Symptome bekommen können:
Geschwollene Lymphknoten, die wie ein Knoten unter der Haut aussehen oder sich anfühlen, häufig im Nacken, in den Achselhöhlen oder in der Leistengegend.
Müdigkeit – extreme Müdigkeit, die durch Ruhe oder Schlaf nicht gebessert wird.
Appetitlosigkeit – keine Lust zu essen.
Juckende Haut.
Blutungen oder Blutergüsse mehr als üblich.
B-Symptome.

Diagnose und Staging des Grauzonen-Lymphoms (GZL)
Wenn Ihr Arzt vermutet, dass Sie ein Lymphom haben, wird er eine Reihe wichtiger Tests organisieren. Diese Tests bestätigen entweder ein Lymphom als Ursache für Ihre Symptome oder schließen es aus.
Blut Tests
Bluttests werden durchgeführt, wenn Sie versuchen, Ihr Lymphom zu diagnostizieren, aber auch während Ihrer Behandlung, um sicherzustellen, dass Ihre Organe richtig funktionieren und mit der Behandlung fertig werden.
Biopsien
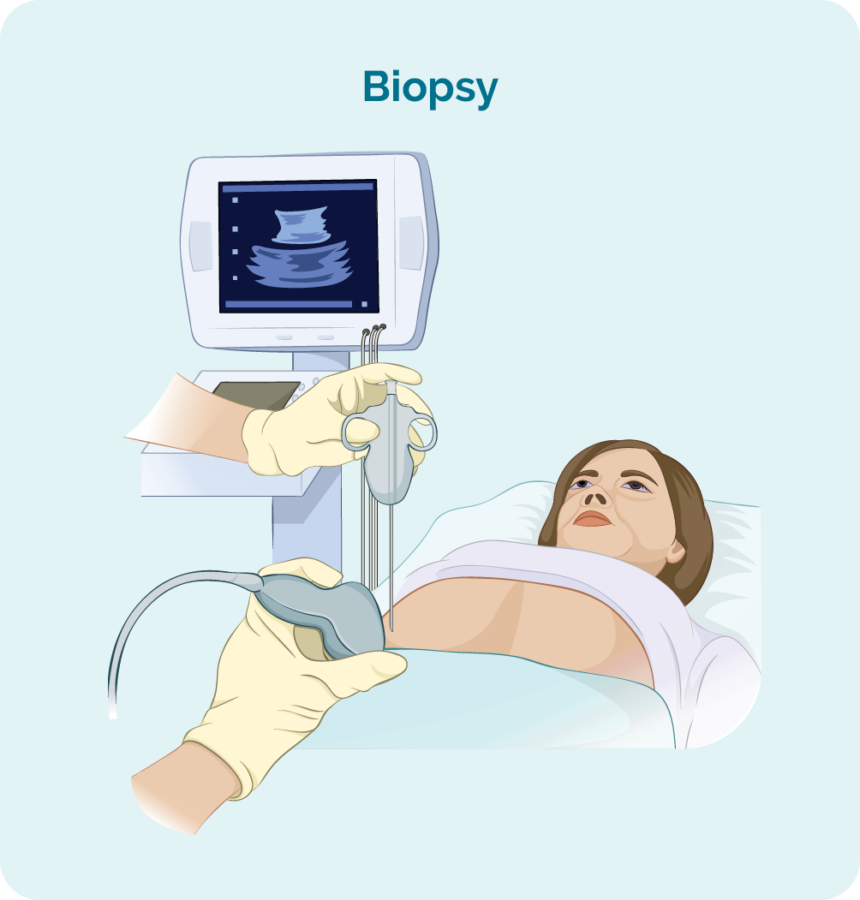
Sie benötigen eine Biopsie, um eine eindeutige Diagnose eines Lymphoms zu erhalten. Eine Biopsie ist ein Verfahren zur teilweisen oder vollständigen Entnahme eines betroffenen Lymphknotens und/oder einer Knochenmarkprobe. Die Biopsie wird dann von Wissenschaftlern in einem Labor überprüft, um festzustellen, ob es Veränderungen gibt, die dem Arzt helfen, GZL zu diagnostizieren.
Wenn Sie eine Biopsie haben, erhalten Sie möglicherweise eine örtliche Betäubung oder eine Vollnarkose. Dies hängt von der Art der Biopsie ab und von welchem Teil Ihres Körpers sie entnommen wird. Es gibt verschiedene Arten von Biopsien und Sie benötigen möglicherweise mehr als eine, um die beste Probe zu erhalten.
Kern- oder Feinnadelbiopsie
Kern- oder Feinnadelbiopsien werden entnommen, um eine Probe des geschwollenen Lymphknotens oder Tumors zu entfernen und auf Anzeichen von GZL zu prüfen.
Ihr Arzt wird normalerweise ein Lokalanästhetikum verwenden, um den Bereich zu betäuben, damit Sie während des Eingriffs keine Schmerzen verspüren, aber Sie werden während dieser Biopsie wach sein. Sie werden dann eine Nadel in den geschwollenen Lymphknoten oder Knoten stechen und eine Gewebeprobe entnehmen.
Wenn sich Ihr geschwollener Lymphknoten oder Knoten tief in Ihrem Körper befindet, kann die Biopsie mit Hilfe von Ultraschall oder einer speziellen Röntgenführung (Bildgebung) durchgeführt werden.
Möglicherweise haben Sie dafür eine Vollnarkose (die Sie für eine Weile einschläft). Sie können danach auch ein paar Stiche haben.
Kernnadelbiopsien nehmen eine größere Probe als eine Feinnadelbiopsie und sind daher eine bessere Option, wenn versucht wird, ein Lymphom zu diagnostizieren.
Staging des Lymphoms
Sobald Sie wissen, dass Sie ein Grauzonen-Lymphom haben, wird Ihr Arzt weitere Tests durchführen wollen, um festzustellen, ob sich das Lymphom nur in Ihrem Mediastinum befindet oder ob es sich auf andere Teile Ihres Körpers ausgebreitet hat. Diese Tests werden Staging genannt.
Andere Tests werden untersuchen, wie unterschiedlich Ihre Lymphomzellen von Ihren normalen B-Zellen sind und wie schnell sie wachsen. Das nennt man Grading.
Klicken Sie auf die folgenden Überschriften, um mehr zu erfahren.
Das Staging bezieht sich darauf, wie viel Ihres Körpers von Ihrem Lymphom betroffen ist oder wie weit es sich von seinem ursprünglichen Ausgangspunkt aus ausgebreitet hat.
B-Zellen können in jeden Teil Ihres Körpers wandern. Das bedeutet, dass Lymphomzellen (die krebsartigen B-Zellen) auch in jeden Teil Ihres Körpers wandern können. Sie müssen weitere Tests durchführen lassen, um diese Informationen zu finden. Diese Tests werden Staging-Tests genannt und wenn Sie Ergebnisse erhalten, werden Sie herausfinden, ob Sie Stufe eins (I), Stufe zwei (II), Stufe drei (III) oder Stufe vier (IV) GZL haben.
Ihr GZL-Stadium hängt ab von:
- Wie viele Bereiche Ihres Körpers haben Lymphome?
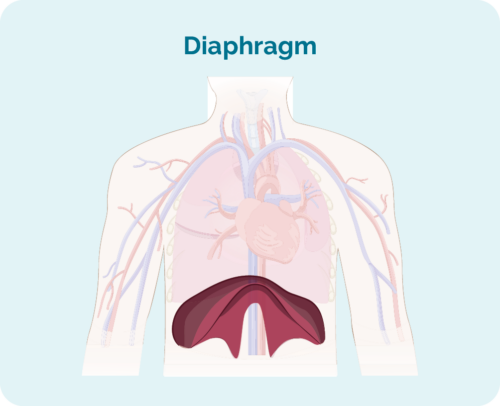
- Wo das Lymphom liegt, wenn es sich über, unter oder auf beiden Seiten Ihres Körpers befindet Zwerchfell (ein großer, kuppelförmiger Muskel unter Ihrem Brustkorb, der Ihre Brust von Ihrem Bauch trennt)
- Ob sich das Lymphom auf Ihr Knochenmark oder andere Organe wie Leber, Lunge, Haut oder Knochen ausgebreitet hat.
Die Stadien I und II werden als „frühes oder begrenztes Stadium“ bezeichnet (betrifft einen begrenzten Bereich Ihres Körpers).
Die Stadien III und IV werden als „fortgeschrittenes Stadium“ bezeichnet (weiter verbreitet).
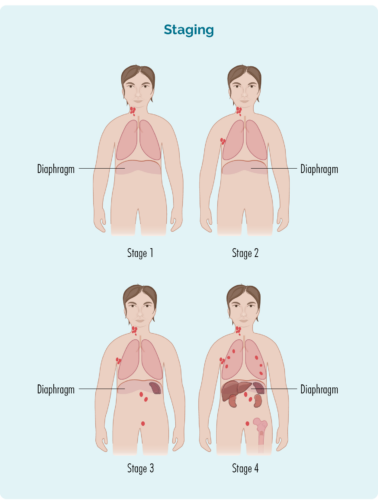
Stufe | ein Lymphknotenbereich ist betroffen, entweder oberhalb oder unterhalb des Zwerchfells |
Stufe | zwei oder mehr Lymphknotenbereiche auf derselben Seite des Zwerchfells betroffen sind |
Stufe | mindestens ein Lymphknotenbereich oberhalb und mindestens ein Lymphknotenbereich unterhalb des Zwerchfells sind betroffen |
Stufe | Lymphom befindet sich in mehreren Lymphknoten und hat sich auf andere Teile des Körpers ausgebreitet (z. B. Knochen, Lunge, Leber) |
Zusätzliche Inszenierungsinformationen
Ihr Arzt kann auch mit Buchstaben wie A, B, E, X oder S über Ihr Stadium sprechen. Diese Buchstaben geben mehr Informationen über die Symptome, die Sie haben, oder wie Ihr Körper durch das Lymphom beeinträchtigt wird. All diese Informationen helfen Ihrem Arzt, den besten Behandlungsplan für Sie zu finden.
Brief | Bedeutung | Bedeutung |
A oder b |
|
|
EX |
|
|
S |
|
(Ihre Milz ist ein Organ in Ihrem Lymphsystem, das Ihr Blut filtert und reinigt und ein Ort ist, an dem sich Ihre B-Zellen ausruhen und Antikörper bilden) |
Tests für die Inszenierung
Um herauszufinden, in welcher Phase Sie sich befinden, werden Sie möglicherweise gebeten, sich einigen der folgenden Staging-Tests zu unterziehen:
Computertomographie (CT)
Bei diesen Scans werden Bilder von der Innenseite Ihrer Brust, Ihres Bauches oder Ihres Beckens gemacht. Sie liefern detaillierte Bilder, die mehr Informationen liefern als ein Standard-Röntgenbild.
Positronen-Emissions-Tomographie (PET) -Scan
Hierbei handelt es sich um einen Scan, bei dem Bilder des gesamten Körperinneren aufgenommen werden. Sie erhalten ein Medikament, das von Krebszellen – wie z. B. Lymphomzellen – absorbiert wird. Das Medikament, das dem PET-Scan hilft, den Ort des Lymphoms sowie dessen Größe und Form zu identifizieren, indem Bereiche mit Lymphomzellen hervorgehoben werden. Diese Bereiche werden manchmal als „heiß“ bezeichnet.
Lumbalpunktion
Eine Lumbalpunktion ist ein Verfahren, um zu überprüfen, ob sich das Lymphom auf Sie ausgebreitet hat Zentralnervensystem (ZNS), die Ihr Gehirn, Ihr Rückenmark und einen Bereich um Ihre Augen umfasst. Sie müssen während des Eingriffs sehr ruhig bleiben, so dass Babys und Kinder möglicherweise eine Vollnarkose erhalten, um sie einzuschläfern, während der Eingriff durchgeführt wird. Die meisten Erwachsenen benötigen nur eine örtliche Betäubung, um den Bereich zu betäuben.
Ihr Arzt wird eine Nadel in Ihren Rücken stechen und ein wenig Flüssigkeit entnehmen, die „Zerebrospinalflüssigkeit" (CSF) aus der Umgebung Ihres Rückenmarks. CSF ist eine Flüssigkeit, die ein bisschen wie ein Stoßdämpfer für Ihr ZNS wirkt. Es trägt auch verschiedene Proteine und infektionsbekämpfende Immunzellen wie Lymphozyten, um Ihr Gehirn und Ihr Rückenmark zu schützen. Liquor kann auch helfen, überschüssige Flüssigkeit, die Sie möglicherweise in Ihrem Gehirn oder um Ihr Rückenmark herum haben, abzuleiten, um Schwellungen in diesen Bereichen zu verhindern.
Die Liquorprobe wird dann zur Pathologie geschickt und auf Anzeichen eines Lymphoms untersucht.
Knochenmarkbiopsie
- Knochenmarkpunktion (BMA): Bei diesem Test wird eine kleine Menge der im Knochenmarkraum gefundenen Flüssigkeit entnommen.
- Knochenmarkpunktion (BMAT): Bei diesem Test wird eine kleine Probe des Knochenmarkgewebes entnommen.

Die Proben werden dann zur Pathologie geschickt, wo sie auf Anzeichen von Lymphomen untersucht werden.
Das Verfahren für Knochenmarkbiopsien kann je nach Ort der Behandlung unterschiedlich sein, beinhaltet jedoch normalerweise eine örtliche Betäubung zur Betäubung des Bereichs.
In einigen Krankenhäusern erhalten Sie möglicherweise eine leichte Sedierung, die Ihnen hilft, sich zu entspannen, und Sie daran hindern kann, sich an den Eingriff zu erinnern. Viele Menschen brauchen dies jedoch nicht und haben stattdessen möglicherweise eine „grüne Pfeife“, an der sie lutschen können. Diese grüne Pfeife enthält ein schmerzstillendes Medikament (namens Penthrox oder Methoxyfluran), das Sie während des gesamten Verfahrens nach Bedarf verwenden.
Stellen Sie sicher, dass Sie Ihren Arzt fragen, was verfügbar ist, damit Sie sich während des Eingriffs wohler fühlen, und sprechen Sie mit ihm darüber, was Ihrer Meinung nach die beste Option für Sie ist.
Weitere Informationen zu Knochenmarkbiopsien finden Sie hier auf unserer Webseite
Ihre Lymphomzellen haben ein anderes Wachstumsmuster und sehen anders aus als normale Zellen. Der Grad Ihres Lymphoms gibt an, wie schnell Ihre Lymphomzellen wachsen, was sich auf das Aussehen unter dem Mikroskop auswirkt. Die Noten sind Noten 1-4 (niedrig, mittel, hoch). Wenn Sie ein höhergradiges Lymphom haben, unterscheiden sich Ihre Lymphomzellen am stärksten von normalen Zellen, da sie zu schnell wachsen, um sich richtig zu entwickeln. Nachfolgend finden Sie eine Notenübersicht.
- G1 – niedriggradig – Ihre Zellen sehen nahezu normal aus und sie wachsen und breiten sich langsam aus.
- G2 – mittlerer Grad – Ihre Zellen beginnen, anders auszusehen, aber einige normale Zellen sind vorhanden, und sie wachsen und breiten sich mit einer mäßigen Geschwindigkeit aus.
- G3 – hochgradig – Ihre Zellen sehen ziemlich anders aus als ein paar normale Zellen, und sie wachsen und breiten sich schneller aus.
- G4 – hochgradig – Ihre Zellen sehen ganz anders aus als normal, und sie wachsen und breiten sich am schnellsten aus.
All diese Informationen ergänzen das Gesamtbild, das Ihr Arzt erstellt, um Ihnen bei der Entscheidung über die beste Art der Behandlung zu helfen.
Es ist wichtig, dass Sie mit Ihrem Arzt über Ihre eigenen Risikofaktoren sprechen, damit Sie eine klare Vorstellung davon haben, was Sie von Ihren Behandlungen erwarten können.
Warten auf Ergebnisse
Das Warten auf Ihre Ergebnisse kann eine stressige und besorgniserregende Zeit sein. Es ist wichtig, darüber zu sprechen, wie Sie sich fühlen. Wenn Sie einen vertrauten Freund oder ein Familienmitglied haben, kann es gut sein, mit ihnen zu sprechen. Aber wenn Sie nicht das Gefühl haben, mit jemandem in Ihrem Privatleben sprechen zu können, sprechen Sie mit Ihrem Arzt vor Ort. Er kann Ihnen helfen, Beratung oder andere Unterstützung zu organisieren, damit Sie nicht allein sind, während Sie die Wartezeiten und die Behandlung für GZL durchmachen müssen.
Sie können sich auch an unsere Lymphoma Care Nurses wenden, indem Sie unten auf dem Bildschirm auf die Schaltfläche „Kontakt“ klicken. Oder wenn Sie auf Facebook sind und andere Patienten mit Lymphomen verbinden möchten, können Sie unserem beitreten Lymphom Down Under
Bevor Sie mit der Behandlung beginnen
Das Grauzonen-Lymphom ist aggressiv und kann sich schnell ausbreiten, daher müssen Sie bald nach der Diagnose mit der Behandlung beginnen. Es gibt jedoch einige Dinge zu beachten, bevor Sie mit der Behandlung beginnen.
Fruchtbarkeit
Einige Behandlungen für Lymphome können Ihre Fruchtbarkeit beeinträchtigen und es schwieriger machen, schwanger zu werden oder eine andere Person schwanger zu bekommen. Dies kann bei verschiedenen Arten von Krebsbehandlungen auftreten, darunter:
- Chemotherapie
- Strahlentherapie (wenn es auch Ihr Becken ist)
- Antikörpertherapien (monoklonale Antikörper und Immun-Checkpoint-Inhibitoren)
- Stammzelltransplantationen (aufgrund der hoch dosierten Chemotherapie, die Sie vor der Transplantation benötigen).
Fragen an Ihren Arzt
Behandlung des Grauzonen-Lymphoms (GZL)
Ihr Arzt wird alle ihm vorliegenden Informationen berücksichtigen, wenn er über die besten Behandlungsoptionen entscheidet, die er Ihnen anbieten kann. Dazu gehören:
- den Subtyp und das Stadium Ihres Lymphoms
- alle Symptome, die Sie bekommen
- Ihr Alter und Ihr allgemeines Wohlbefinden
- alle anderen medizinischen Probleme, die Sie haben, und Behandlungen, die Sie möglicherweise dafür haben
- Ihre Vorlieben, sobald Sie alle Informationen haben, die Sie benötigen, und Zeit hatten, Fragen zu stellen.
Gängige Behandlungsoptionen, die Ihnen möglicherweise angeboten werden
- DA-EPOCH-R (dosisangepasste Chemotherapie mit Etoposid, Vincristin, Cyclophosphamid und Doxorubicin, einem monoklonalen Antikörper namens Rituximab und einem Steroid namens Prednisolon).
- Strahlentherapie (normalerweise nach einer Chemotherapie).
- Autologe Stammzelltransplantation (eine Stammzelltransplantation mit Ihren eigenen Stammzellen). Dies kann nach Ihrer Chemotherapie geplant werden, um Sie länger in Remission zu halten und möglicherweise das Wiederauftreten (Rückfall) des Lymphoms zu verhindern.
- Cklinische Studie
Patientenaufklärung vor Beginn der Behandlung
Sobald Sie und Ihr Arzt sich für die beste Behandlungsoption entschieden haben, erhalten Sie Informationen über diese spezifische Behandlung, einschließlich der Risiken und Vorteile der Behandlung, der Nebenwirkungen, auf die Sie achten und die Sie Ihrem medizinischen Team melden sollten, und was Sie zu erwarten haben aus der Behandlung.
Das medizinische Team, der Arzt, die Krebskrankenschwester oder der Apotheker sollten Informationen bereitstellen über:
- Welche Behandlung Sie erhalten.
- Häufige und schwerwiegende Nebenwirkungen, die Sie bekommen können.
- Wann Sie Ihren Arzt oder das medizinische Fachpersonal kontaktieren sollten, um Nebenwirkungen oder Bedenken zu melden.
- Kontaktnummern und Ansprechpartner im Notfall 7 Tage die Woche und 24 Stunden am Tag.
Häufige Nebenwirkungen der Behandlung
Es gibt viele verschiedene Nebenwirkungen einer Krebsbehandlung, die von der Art Ihrer Behandlung abhängen. Ihr behandelnder Arzt und/oder Ihre Krebskrankenschwester kann Ihnen die Nebenwirkungen Ihrer spezifischen Behandlung erklären. Einige der häufigsten Nebenwirkungen von Behandlungen sind unten aufgeführt. Sie können mehr über sie erfahren, indem Sie darauf klicken.
- Anämie (wenig rote Blutkörperchen, die Sauerstoff durch Ihren Körper transportieren)
- Thrombozytopenie (niedrige Blutplättchen, die Ihrem Blutgerinnsel helfen, Blutergüsse und Blutungen zu stoppen)
- Neutropenie (wenig weiße Blutkörperchen, die helfen, Infektionen zu bekämpfen)
- Wunden und Geschwüre im Mund
- Haarausfall (Alopezie)
- Übelkeit und Erbrechen
- Durchfall oder Verstopfung
- Ermüden (Müdigkeit oder Energielosigkeit)
- Periphere Neuropathie (Änderungen der Empfindungen in Ihren Händen, Füßen, Genitalien)
- Verminderte Fruchtbarkeit.
Zweitlinienbehandlung für rezidiviertes oder refraktäres GZL
Nach der Behandlung werden Sie wahrscheinlich in Remission gehen. Remission ist ein Zeitraum, in dem Sie keine Anzeichen von GZL mehr in Ihrem Körper haben oder wenn das GZL unter Kontrolle ist und keine Behandlung erfordert. Die Remission kann viele Jahre andauern, aber manchmal kann GZL rückfällig werden (wiederkommen). In diesem Fall benötigen Sie eine weitere Behandlung. Die nächste Behandlung, die Sie haben, wird eine Zweitlinienbehandlung sein.
In selteneren Fällen kann es sein, dass Sie mit Ihrer Erstlinienbehandlung keine Remission erreichen. In diesem Fall wird das Lymphom als „refraktär“ bezeichnet. Wenn Sie an refraktärem GZL leiden, wird Ihr Arzt eine andere Art der Behandlung ausprobieren wollen. Auch dies wird als Zweitlinienbehandlung bezeichnet, und viele Menschen sprechen immer noch gut auf die Zweitlinienbehandlung an.
Das Ziel der Zweitlinienbehandlung ist es, Sie (wieder) in Remission zu bringen, und kann verschiedene Arten von Chemotherapie, Immuntherapie, zielgerichteter Therapie oder Stammzelltransplantation umfassen.
Wie Ihre Zweitlinienbehandlung entschieden wird
Zum Zeitpunkt eines Rückfalls hängt die Wahl der Behandlung von mehreren Faktoren ab, darunter:
- Wie lange Sie in Remission waren
- Ihr allgemeiner Gesundheitszustand und Ihr Alter
- Welche GZL-Behandlung/en Sie in der Vergangenheit erhalten haben
- Deine Präferenzen.
Klinische Studien
Es wird empfohlen, dass Sie immer dann, wenn Sie eine neue Behandlung beginnen müssen, Ihren Arzt nach klinischen Studien fragen, für die Sie möglicherweise in Frage kommen. Klinische Studien sind wichtig, um neue Medikamente oder Kombinationen von Medikamenten zu finden, um die Behandlung von GZL in Zukunft zu verbessern.
Sie können Ihnen auch die Möglichkeit bieten, ein neues Arzneimittel, eine Kombination von Arzneimitteln oder andere Behandlungen auszuprobieren, die Sie außerhalb der Studie nicht erhalten würden.
Es gibt viele Behandlungen und neue Behandlungskombinationen, die derzeit in klinischen Studien auf der ganzen Welt für Patienten mit neu diagnostizierter und rezidivierter GZ getestet werdenL.
Was Sie nach Abschluss der Behandlung erwartet
Auch nach Abschluss Ihrer Behandlung wird Ihr Hämatologe Sie regelmäßig sehen wollen. Sie werden regelmäßige Kontrolluntersuchungen einschließlich Bluttests und Scans haben. Wie oft Sie diese Tests durchführen lassen, hängt von Ihren individuellen Umständen ab, und Ihr Hämatologe kann Ihnen sagen, wie oft er Sie sehen möchte.
Es kann eine aufregende Zeit oder eine stressige Zeit sein, wenn Sie die Behandlung beenden – manchmal beides. Es gibt keine richtige oder falsche Art zu fühlen. Aber es ist wichtig, mit Ihren Lieben über Ihre Gefühle und Ihre Bedürfnisse zu sprechen.
Unterstützung ist verfügbar, wenn Sie Schwierigkeiten haben, mit dem Ende der Behandlung fertig zu werden. Sprechen Sie mit Ihrem Behandlungsteam – Ihrem Hämatologen oder einer auf Krebs spezialisierten Pflegekraft, da diese Sie möglicherweise zu Beratungsdiensten innerhalb des Krankenhauses überweisen können. Auch Ihr Arzt vor Ort (Hausarzt – GP) kann Ihnen dabei behilflich sein.
Krankenschwestern für Lymphompflege
Sie können sich auch an eine unserer Lymphoma Care Nurses wenden oder eine E-Mail senden. Klicken Sie einfach auf die Schaltfläche „Kontaktieren Sie uns“ am unteren Bildschirmrand, um die Kontaktdaten zu erhalten.
Spätfolgen
Manchmal kann eine Nebenwirkung der Behandlung anhalten oder Monate oder Jahre nach Beendigung der Behandlung auftreten. Dies nennt man ein Späteffekt. Es ist wichtig, dass Sie Ihrem medizinischen Team alle Spätfolgen melden, damit sie Sie untersuchen und Sie beraten können, wie Sie diese Nebenwirkungen am besten behandeln können. Einige Spätfolgen können sein:
- Veränderungen Ihres Herzrhythmus oder Ihrer Herzstruktur
- Auswirkungen auf Ihre Lunge
- Periphere Neuropathie
- Hormonelle Veränderungen
- Die Stimmung ändert sich.
Wenn bei Ihnen eine dieser Spätfolgen auftritt, kann Ihr Hämatologe oder Hausarzt Ihnen empfehlen, einen anderen Spezialisten aufzusuchen, um diese Folgen zu behandeln und Ihre Lebensqualität zu verbessern. Es ist jedoch wichtig, alle neuen oder anhaltenden Wirkungen so früh wie möglich zu melden, um die besten Ergebnisse zu erzielen.
Survivorship – Leben mit und nach Krebs
Ein gesunder Lebensstil oder einige positive Änderungen des Lebensstils nach der Behandlung können eine große Hilfe für Ihre Genesung sein. Es gibt viele Dinge, die Sie tun können, um mit GZ gut zu lebenL.
Viele Menschen stellen fest, dass sich nach einer Krebsdiagnose oder -behandlung ihre Ziele und Prioritäten im Leben ändern. Um herauszufinden, was Ihre „neue Normalität“ ist, kann es einige Zeit dauern und frustrierend sein. Die Erwartungen Ihrer Familie und Freunde können sich von Ihren unterscheiden. Sie fühlen sich möglicherweise isoliert, müde oder haben eine beliebige Anzahl verschiedener Emotionen, die sich jeden Tag ändern können.
Hauptziele nach der Behandlung für Ihr GZL
- Seien Sie so aktiv wie möglich in Ihrer Arbeit, Familie und anderen Lebensrollen
- die Nebenwirkungen und Symptome des Krebses und seiner Behandlung verringern
- späte Nebenwirkungen erkennen und behandeln
- helfen, so unabhängig wie möglich zu bleiben
- verbessern Sie Ihre Lebensqualität und erhalten Sie eine gute psychische Gesundheit.
Verschiedene Arten der Krebsrehabilitation können Ihnen empfohlen werden. Dies könnte eine breite Palette bedeuten von Dienstleistungen wie:
- Physiotherapie, Schmerztherapie
- Ernährungs- und Bewegungsplanung
- emotionale, berufliche und finanzielle Beratung.
Es kann auch hilfreich sein, mit Ihrem Arzt vor Ort darüber zu sprechen, welche lokalen Wellnessprogramme für Menschen verfügbar sind, die sich von einer Krebsdiagnose erholen. Viele lokale Gebiete bieten Sport- oder Sozialgruppen oder andere Wellnessprogramme an, um Ihnen zu helfen, zu Ihrem Selbst vor der Behandlung zurückzukehren.
Zusammenfassung
- Das Grauzonen-Lymphom (GZL) ist ein Subtyp des Non-Hodgkin-Lymphoms mit Merkmalen sowohl des Hodgkin- als auch des Non-Hodgkin-Lymphoms.
- GZL beginnt in Ihrem Mediastinum (in der Mitte Ihrer Brust), kann sich aber auf jeden Teil Ihres Körpers ausbreiten.
- Die Symptome können auf ein abnormales Wachstum von B-Zellen zurückzuführen sein, die sich in Ihrem Thymus oder in den Lymphknoten Ihrer Brust ausdehnen und Druck auf Ihre Lungen oder Atemwege ausüben.
- Manche Symptome sind bei den meisten Arten von Lymphomen üblich – B-Symptome sollten immer Ihrem medizinischen Team gemeldet werden
- Es gibt verschiedene Arten der Behandlung von GZL und Ihr Arzt wird Sie über die besten Optionen für Ihre Situation informieren.
- Nebenwirkungen kann bald nach Beginn der Behandlung beginnen, aber Sie können auch Spätfolgen bekommen. Sowohl frühe als auch späte Wirkungen sollten Ihrem medizinischen Team zur Überprüfung gemeldet werden.
- Selbst GZL im Stadium 4 kann oft geheilt werden, obwohl Sie möglicherweise mehr als eine Art von Behandlung benötigen, um dies zu erreichen.
- Fragen Sie Ihren Arzt nach Ihren Heilungschancen.
- Sie sind nicht allein, Fachärzte oder örtliche Ärzte (GP) können Ihnen helfen, Sie mit verschiedenen Diensten und Unterstützung zu verbinden. Sie können auch unsere Lymphoma Care Nurses kontaktieren, indem Sie unten auf dieser Seite auf die Schaltfläche „Kontakt“ klicken.

